Skade av recurrens
Skade av nervus laryngeus inferior recurrens (NLR) ved thyreoidea kirurgi forekommer hos ca. 1-4% av pasienter [7,18]. Nervens axoner stammer fra nucleus ambiguus nervi vagi og forlater nervus vagus i mediastinum som NLR. Nervene svinger rundt arteria subclavia (høyre side) og aortebuen (venstre side) og forløper mellom trachea og øsofagus til strupehodet. I siste avsnitt ligger nervene i intim relasjon til den dorsale thyroideakapselen og trachea og deler seg gjerne i to (eller flere) små (mindre enn 0,5 mm diameter) grener. NLR innerverer blant annet de intralaryngeale musklene som kontrollerer stemmebåndsfunksjonen [7].
Ved skade på NLR står stemmebåndet gjerne i paramedian adduksjonsposisjon som medfører mer eller mindre tydelige stemmeforandringer, men også nedsatt ventilasjonskapasitet (inntil 30% redusert forsert ekspiratorisk ett-sekunds volum). Skade kan oppstå ved ulike mekanismer (neurapraxia, axonotmesis, neurotmesis) som strekk, trykk, varme ved bruk av termisk hemostase utstyr eller deling av nervens kontinuitet [7].
Peroperativ påvisning av recurrens
I mer enn 100 år har det vært diskutert hvordan man bør forholde seg til identifikasjon av nerven ved thyreoidea kirurgi. Er det en fordel eller en ulempe å identifisere nerven prinsippielt? Eller, skal man identifisere kun «ved behov»?. I den største prospektive studien som er gjennomført hittil, med mer enn 16.000 pasienter, ble det funnet permanent NLR skade ved lobektomi i 1,66% når nerven ble identifisert, sammenlignet med 3,17% ved operasjoner uten identifikasjon av nerven [6]. Selv om det i våre dager ikke er noen tvil om at NLR bør identifiseres ved hver operasjon, foregår det en diskusjon om hvordan det skal gjøres: om det holder med visuell identifikasjon, eller om det eventuelt er nyttig å bruke teknisk hjelp.
Elektrisk stimulering av recurrens
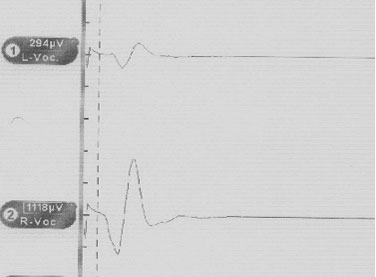
Elektrisk stimulering av NLR mens operasjonen pågår, ble innført allerede for mer enn 40 år siden, men først i løpet av siste dekade har teknikken blitt implementert i klinisk rutine, og nå med raskt økende spredning. Metoden bygger på muligheten til å måle elektriske summasjonspotensialer fra de intralaryngeale musklene under stimulasjon av NLR. Det brukes vanligvis enten intralaryngeale overflateelektroder (for eksempel spesielle intubasjonstuber) eller translaryngeale nålektroder som settes inn gjennom ligamentum cricothyreoideum (conicum). Nerven stimuleres med en spesiell uni- eller bipolar håndsonde. En viktig forutsettning er at pasientene ikke er muskelrelaksert. I motsatt fall blokkeres signaltransduksjonen fra nerven til muskelfibrene ved den nevromuskulære endeplaten. Standardmessig benyttes til elektrisk stimulering rektangulær likestrøm med 3-4 Hz frekvens og 200 μsec varighet. For å sikre supramaksimal stimulering med rekruttering av alle nervefibrene, bør intensiteten ligge mellom 1-2 mA [7]. Det finnes kommersielle systemer og utstyr som blant annet tillater å visualisere muskelresponsen med en summasjonskurve (figur 1).
Med hensyn til optimalsering av den kirurgiske prosedyren, har bruk av intraoperativ nervestimulering (ION) ulike praktiske aspekter, som skal diskuteres ved noen eksempler:
1) Særlig ved risikooperasjoner (residiv, thyreoiditt, cancer) reduserer anvendelse av ION risikoen for aksidentell stemmebåndslammelse, slik det ble påvist i en stor prospektiv studie [6] og i en nylig publisert randomisert studie [1]. Ved enkle operasjoner er det derimot ikke noen (i hvert fall ikke stor) forskjell mellom ION og kun visuell nerveidentifikasjon med hensyn til skaderisiko (Tab. 1).
2) ION tillater (i tillegg til NLR) stimulering av mange andre nerver, for eksempel Ramus externus av Nervus laryngeus superior eller (ved utvidet lymfeglandeltoalett), Nervus phrenicus, Nervus accessorius og Nervus hypoglossus.
3) Siden intakt ION svar ved slutten av operasjon forutsier normal stemmebåndsfunksjon med veldig høy presisjon (prediktiv verdi > 98%, Tab. 2) har ION stor betydning for strategien ved bilaterale operasjoner. Etter at den første siden er operert, bør operasjonen på den andre siden kun foretas dersom ION viser intakt respons. I motsatt fall anbefales det å utsette kirurgi på den kontralaterale siden, for å unngå bilateral recurrensparese som eventuelt vil kreve tracheostomi. Siden de fleste nerveskadene er transiente, kan operasjonen vanligvis trygt utføres et par uker senere.
4) Det er dessuten viktig – når man tester nervens funksjon – at stimulering utføres på det mest proksimale stedet som kan nåes (dvs proksimal nervus vagus) slik at man for eksempel kan detektere eventuelle skader ved proximal NLR [7] (Fig. 2).
5) Tidlig diagnose av nerveskader tillater umiddelbar applikasjon av nevroprotektive substanser (kortikoider, kalsiumkanalblokkere) selv om det for tiden ikke er avklart om dette kan forbedre nervens restitusjon [10,16].
6) Identifisering av anatomiske nervevarianter (bifasciculært forløp, non-recurrent forløp [4]) forenkles, fordi den funksjonelle betydningen av ulike strukturer kan avklares med ION
(Fig. 3-4).
7) Effekten på kirurgisk utdanning skal ikke undervurderes. Yngre kirurger profitterer sannsynligvis mest ved muligheten til å identifisere nerven med ION og dermed få en funksjonsmonitorering.
Det er fremdeles flere åpne spørsmål som for tiden undersøkes av forskjellige forskningsgrupper. Prediktiv verdi av normal ION i forhold til stemmebåndsfunksjonen er høy, mens den prediktive verdien av et unormalt svar kun er omkring 30-40% Når svaret er patologisk eller tapt, har kun 30-40% av pasientene faktisk nedsatt stemmebåndsbeveglighet (Tab. 2). Denne lave verdien skyldes mest sannsynligvis tekniske problemer. For eksempel kan disklokasjon av muskelelektrodene føre til at signalet forsvinner, uten at det foreligger en nerveskade. Det samme gjelder dersom muskelrelaksantia brukes. Der er derfor viktig at også anestesilegene informeres og opplæres. Dersom det brukes spesialtube med overflateelektroder må tuben plasseres eksakt og fikseres. Dersom det brukes nålelektroder må tubene plasseres tilstrekkelig dypt, slik at cuff-skader unngåes dersom nålen ikke plasseres helt korrekt.
Helt nytt er at det er mulig å stimulere nerven permanent med en spesiell nervus vagus elektrode [12]. Dette vil eventuelt gi gjøre det mulig å detektere en nerveskade «in statu nascendi», dvs når den er reversibel med veldig kort latens. Foreløpige resultater tyder på at det er spesielt avtagende svaramplituder, og ikke latenstider som korrelerer med umiddelbart forestående nerveskade.
De senere årene har det internasjonalt vært en økende interesse for ION bedømt utfra både vitenskapelige aktiviteter og praktisk bruk – særlig i Sentral- og Søreuropa, Asia og USA. I Skandinavia, og spesielt i Norge, er metoden fortsatt lite utbredt. Mange endokrinkirurger mener at ION ikke er nødvendig fordi man har operert vellykket i så mange år uten denne teknikken. I Norge finnes det imidlertid ikke data på transiente eller permanente recurrenspareser. Det pågående skandinaviske kvalitetsregister viser recurrensparese hos omkring 4,1% av pasientene. Bare ca. 60% ble postoperativt undersøkt med laryngoskopi slik at hyppigheten ligger sannsynligvis høyere [18]. Særlig med tanke på at thyreoideakirurgi tilbys nesten overalt i landet, tildels med veldig lav inngrepsfrekvens per sykehus/kirurg og at kvalitet er korrelert med inngrepsfrekvens [14], kan man forvente at ION kan forbedre resultatene hvis metoden anvendes korrekt. Ved Haukeland Universitetssykehus tilbys praktiske ION kurs, og det første ble holdt i 2009.
Konklusjon
ION erstatter ikke visuell nerveindentifisering. Metoden krever opplæring og trening, særlig i henhold til «management» ved systemfeil. ION bør derfor brukes generelt ved alle thyreoideaoperasjoner. Kunnskap om ION: prinsipper og begrensninger er grunnlaget for korrekt og trygg bruk.
Referanser
1. Barczy?ski M, Konturek A, Cicho? S. Randomized clinical trial of visualization versus neuromonitoring of recurrent laryngeal nerves during thyroidectomy. Br J Surg 2009;96:240-246
2. Beldi G, Kinsbergen T, Schlumpf R. Evaluation of intraoperative recurrent nerve monitoring in thyroid surgery. World J Surg 2004;28:589-591
3. Brauckhoff M, Gimm O, Thanh PN Brauckhoff K, Ukkat J, Thomusch O, Dralle H. First experiences in intraoperative neurostimulation of the recurrent laryngeal nerve during thyroid surgery of children and adolescents. J Pediatr Surg 2002;37:1414-1418
4. Brauckhoff M, Walls G, Brauckhoff K, Thanh PN, Thomusch O, Dralle H. Identification of the non-recurrent inferior laryngeal nerve using intraoperative neurostimulation. Langenbecks Arch Surg 2002;386:482-487
5. Chan WF, Lang BHH, Lo CY. The role of intraoperative neuromonitoring of recurrent laryngeal nerve during thyroidectomy: a comparative study on 1000 nerves at risk. Surgery 2006;140:866-873
6. Dralle H, Sekulla C, Haerting J, Timmermann W, Neumann HJ, Kruse E, Grond S, Mühlig HP, Richter C, Voss J, Thomusch O, Lippert H, Gastinger I, Brauckhoff M, Gimm O. Risk factors of paralysis and functional outcome after recurrent laryngeal nerve monitoring in thyroid surgery. Surgery 2004;136:1310-1322
7. Dralle H, Sekulla C, Lorenz K, Brauckhoff M, Machens A; German IONM Study Group. Intraoperative monitoring of the recurrent laryngeal nerve in thyroid surgery. World J Surg 2008;32:1358-1366
8. Hamelmann WH, Meyer T, Timm S, Timmermann W. A Critical Estimation of Intraoperative Neuromonitoring (IONM) in Thyroid Surgery. Zentralbl Chir 2002;127:409-413
9. Hermann M, Hellebart C, Freissmuth M. Neuromonitoring in thyroid surgery-prospective evaluation of intraoperative electrophysiological response for the prediction of recurrent laryngeal nerve injury. Ann Surg 2004;240:9-17
10. Hydman J, Remahl S, Björck G, Svensson M, Mattsson P. Nimodipine improves reinnervation and neuromuscular function after injury to the recurrent laryngeal nerve in the rat. Ann Otol Rhinol Laryngol 2007;116:623-630
11. Robertson ML, Steward DL, Gluckman JL, Welge J. Continuous laryngeal nerve integrity monitoring during thyroidectomy: does it reduce risk of injury? Otolaryngol Head Neck Surg 2004;131:596-600
12. Schneider R, Przybyl J, Hermann M, Hauss J, Jonas S, Leinung S. A new anchor electrode design for continuous neuromonitoring of the recurrent laryngeal nerve by vagal nerve stimulations. Langenbecks Arch Surg 2009;394:903-910
13. Shindo M, Chheda NN. Incidence of vocal cord paralysis with and without recurrent laryngeal nerve monitoring during thyroidectomy. Arch Otolaryngol Head Neck Surg 2007;133:481-485
14. Sosa JA, Bowman HM, Tielsch JM, Powe NR, Gordon TA, Udelsman R.The importance of surgeon experience for clinical and economic outcomes from thyroidectomy. Ann Surg 1998;228:320-330
15. Thomusch O, Sekulla C, Machens A Neumann HJ, Timmermann W, Dralle H. Validity of intra-operative neuromonitoring signals in thyroid surgery. Langenbecks Arch Surg 2004;389:499-503
16. Wang LF, Lee KW, Kuo WR, Wu CW, Lu SP, Chiang FY. The efficacy of intraoperative corticosteroids in recurrent laryngeal nerve palsy after thyroid surgery. World J Surg 2006;30:299-303
17. Yarbrough DE, Thompson GB, Kasperbauer JL, Harper CM, Grant CS. Intraoperative electromyographic monitoring of the recurrent laryngeal nerve in reoperative thyroid and parathyroid surgery. Surgery 2004;136:1107-1115
18. https://www.thyroid-parathyroidsurgery.com/