Orbitalt compartment syndrom (OCS)
er en sjelden, dog meget alvorlig komplikasjon ved hode/ansiktsskader som ubehandlet kan føre til varig nedsatt syn/blindhet. Ettersom det finnes effektiv kirurgisk behandling bør tilstanden være kjent ved håndteringen av traumepasienter.
Patofysiologi
Orbita er i utgangspunktet et lukket rom med lite muligheter for ekspansjon. Trykket i øyehulen er vanligvis på 3-6 mmHg og en mindre økning av det intraorbitale volumet (på grunn for eksempel blødning, hevelse eller betennelse) vil kunne føre til at øyet presses fremover (eksoftalmus/proptose). Ved et større hematom eller hevelse vil trykket i orbita øke. Ved høyt trykk i orbita vil flow i de intraorbitale arterier og vener kunne avta. Denne situasjonen kan føre til en irreversibel skade i netthinnen eller synsnerven. Selv ved orbitafrakturer, der orbita er «dekomprimert», kan syndromet oppstå, særlig når patologien er lokalisert i den bakre, trangere delen av orbita. Risiko for vedvarende redusert/tap av synsfunksjon ved traumatiske blødninger er mellom 44-52%
Figur 1: «swinging flash light test» utført der det foreligger en relativ afferent pupilledefekt på pasientens venstre øye. Lyskilden føres fra det ene til det andre øye gjennom en pendlende bevegelse. Normal respons er lik konstriksjon av begge pupiller, i dette tilfellet observerer man dilatasjon ved belysning av venstre side pupille.
Symptomer, kliniske funn og supplerende undersøkelse

Figur 1: «swinging flash light test» utført der det foreligger en relativ afferent pupilledefekt på pasientens venstre øye. Lyskilden føres fra det ene til det andre øye gjennom en pendlende bevegelse. Normal respons er lik konstriksjon av begge pupiller, i dette tilfellet observerer man dilatasjon ved belysning av venstre side pupille.
En våken pasient vil oftest klage over nedsatt syn, dobbeltsyn og smertefull hevelse rundt øyet. Symptomene kan utvikle seg svært raskt. Hos komatøse pasienter kan man kun utføre kliniske undersøkelser. «Hardt øye», innskrenket øyebevegelse, periorbital hevelse og eksoftalmus/proptose vil kunne være typiske funn ved et orbitalt compartment syndrom. Ved palpasjon vil orbita og omgivelser føles hardt og man merker stor motstand når øyet presses forsiktig bakover. Et av de hyppigste funnene er en relativ afferent pupilledefekt, særlig på et tidlig tidspunkt når vanlig pupillereaksjon for lys er upåfallende . En relativ afferent pupilledefekt påvises ved hjelp av «swinging pupil flashlight test», der man vekselvis belyser øynene i 3 sekunder og får frem en paradoksal dilatasjon ved belysning av det affiserte øyet (fig 1). Dersom det er innsyn vil også oftalmoskopi kunne være unormal.

Figur 2: Venstresidig orbitafraktur. Pasienten har nedsatt syn og eksoftalmus. Et hematom er lokalisert mellom periorbita og frakturen og det en grei fremre tilgang via øyebrynet.
Behandling
Denne tilstanden må behandles raskt, og dersom CT- eller MR-undersøkelse ikke kan gjennomføres umiddelbart, må det gjøres en avlastning med lateral cantotomi og inferior cantolyse (fig 3 og 4). Dette må eventuelt utføres før videre supplerende diagnostikk. Ved høyt intraorbitalt trykk bør dette inngrepet påbegynnes innen 1-2 timer etter at tilstanden er påvist. Dette inngrepet har liten risiko for komplikasjoner og kan utføres ”bedside”. Dersom ønskelig, kan såret lukkes etter få dager.
Tilstanden må følges opp, og ved manglende effekt kan ytterligere dekomprimerende kirurgi som fremre eller lateral orbitotomi være aktuell. Når hematomet skyldes blødninger fra frakturer, vil hematomet oftest ligge mellom den benete orbitaveggen og periorbita. Ved å legge et hudsnitt i øyebryn eller alternativt via konjunktiva får man raskt tilgang til hematomet.
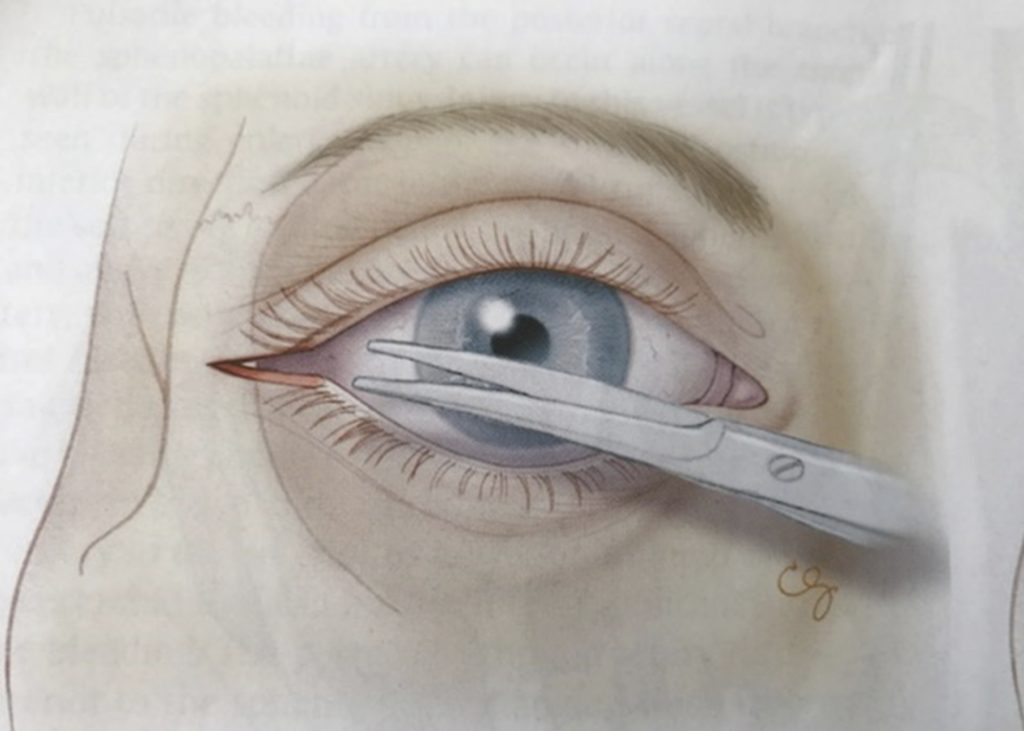
Figur 3: Lateral cantotomi. Øyet beskyttes med uskarpt instrument. En skarp saks føres over laterale cantus helt til man støter mot beinkanten. En klipper så gjennom huden og underliggende cantalligament.

Figur 4: Ytterligere reduksjon av intraorbitalt trykk kan oppnås med påfølgende inferior cantolyse ved å rette saksen nedover og klippe nedre halvdel av ligamentet i nedre øyelokk.
Referanser
Ventura R.E. Balcer L.J. et al (2014). The neuro-ophthal-mology of headtrauma. Lancet Neurol; 13: 1006–16
Rose E.G., Verity G.H. (2011). Chapter 17; Neuro-ophthal-mology of orbital disease; Handbook of clinical Neurology; Neuro-ophtalmology Vol. 102: 467-491
Sarkies N (2004). Traumatic optic neuropathy. Eye; 18: 1122-1125
Lima V, Burt B et al. (2009). Orbital Compartment Syndrome: The Ophthalmic Surgical Emergency.
Survey of Ophthalmology Volume 54 (4): 441-449
Soare S., Foletti J-M. Et al. (2015) Update on orbital decompression as emergency treatment of traumatic blindness. Journal of Cranio-Maxillo-Facial Surgery; 43: 1000-1003
Goodall K.L., Brahma A. et al. (1999). Lateral canthotomy and inferior cantholysis: an effective method of urgent orbital decompression for sight threatening acute retrobulbar haemorrhage. Injury, Int. J. Care Injured;
30: 485-490
Sun M.T., Weng O.CH et al. (2014). Traumatic orbital compartment syndrome: Importance of the lateral canthomy and cantholysis. Emergency Medicine Australasia; 26: 274-278
Carrim Z.I., Andersom I.W.R et al. (2007). Traumatic orbital compartment syndrome: Importance of prompt recognition and management. European Journal of Emergency Medicine; 14: 174-176
Levin LA., Beck RW., et al. (1999). The treatment of traumatic optic neuropathy: The International Optic Nerve Trauma Study. Ophthalmology 1999; 106: 1268-77
Wormald P – J., (2008). Endoscopic Sinus Surgery (Thieme); s.174-176
Kennedy D.W., (2012) Rhinology (Thieme); s. 372 – 375